�I�����������É@�@�I���t�E�������Y ���M�ďC
�I�����������É@�@TEL.03-5876-8989
��133-0051 �����s�]�ː��k����6-35-19
�Ҋ߂��ɂތ���
- �I�����������É@ ��
- ���ɂ̐���� ��
- ���ɏǏ璲�ׂ���
- �Ҋ߂̒ɂ�
�Ҋ߂̒ɂ� �y�I���t�����M�E�ďC�z
 �Ȃ��Ҋ߂ɒɂ݂��N����̂��A�����A�Ǐ�A���Âɂ��ĉ�����Ă��܂��B
�Ȃ��Ҋ߂ɒɂ݂��N����̂��A�����A�Ǐ�A���Âɂ��ĉ�����Ă��܂��B�Ҋ߂̒ɂ݂́A�ҊߒP�Ƃ̖��̎�������A���ɂƂ̊֘A�Œɂ݂��N���Ă��鎖������܂��B�܂��A��ᇂ�z��Ɍ��������邱�Ƃ�����܂��B
 ���̃T�C�g���I�����������É@���^�c���Ă��܂��B
���̃T�C�g���I�����������É@���^�c���Ă��܂��B�L���ɂ��Ă͈�Ìn���Ǝ��i�ł����I���t�̔������Y�����M�E�ҏW�E�ďC���Ă��܂��B
�Ǐ��G���A���Ƃ̍l�����錴��
�Ҋߎ��͂̒ɂ݂́A�ǏN���Ă��镔�ʂ����R�Ƃ��Ă��āA�����ł��͂����蕪����ɂ����Ƃ�������܂����A�\�Ȍ����u�ɕ��ʂ��ώ@���A�ɂ݂��N���Ă���G���A���i���Ă����K�v������܂��B�Ǐ��G���A
 �Ǐ�̃G���A���i�荞��ł����K�v������̂́A�ǏN���Ă��镔�ʎ���Ō����̐��肪�o���邽�߂ł��B
�Ǐ�̃G���A���i�荞��ł����K�v������̂́A�ǏN���Ă��镔�ʎ���Ō����̐��肪�o���邽�߂ł��B�Ҋ߂̒ɂޕ��ʂ́A�傫���R�̃G���A�ɕ����čl����K�v������܂��B
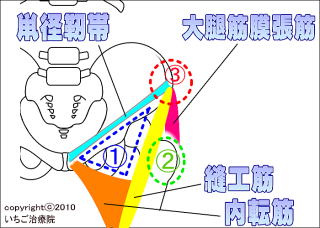
�@�̃G���A�ōl�����錴��
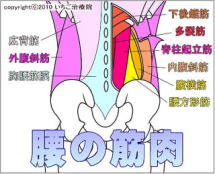
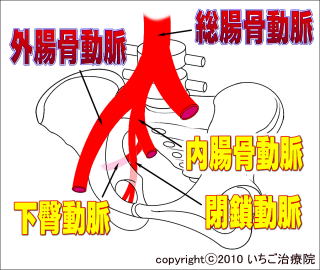
ꋌa�x�сA�D�H�A���]�Ɉ͂܂ꂽ�@�̕��ʂ��A��U�w�I�ɂ͑�ڎO�p(scarpa�O�p)�ƌĂт܂��B���̃G���A�ɒɂ݂�����Ƃ��ɍl������̂́A�ό`���ҊߏǁA��ڍ����A�߃��E�}�`�A���琫�ҊߒE�P�A��V���ҊߒE�P�Aꋌa�w���j�A�Ȃǂł��B�܂��A���]�ؕt�����̗������܂��l�����܂��B�A�̃G���A�ōl�����錴��
���̕��ʂ��]�q�Ăт܂��B�ό`���ҊߏǁA��ڍ����A�߃��E�}�`�ł͂��̃G���A�ɂ��ɂ݂̏Ǐ���܂��B���ɂ͑�]�q���t��Ȃǂ��l�����܂��B�B�̃G���A�ōl�����錴��
���Ղ�O������G�ꂽ���A�|�R�b�Ƃ������ɐG��邱�Ƃ��o���܂��B���̕��ʂ���O�������ƌĂсA�D�H�A��ڋؖ����ƌĂ��ؓ����t�����Ă��܂��B�ؓ��t�����ɂ̓X�g���X���|��₷���A�I�[�o�[���[�X�ł̔�J���܂Ȃǂ��N���邱�Ƃ�����܂��B���Ȃ��ɋN���Ă�Ǐ�L�̃G���A�ɂ͂Ȃ��A�\���̌Ҋߕt�߂ł������y�\���̒ɂ��z�̃y�[�W���������������B
�g�̂̑��̕��ʂł������邱�Ƃł͂���̂ł����A���̒��ł����ɌҊ߂̖��́A���ՂȎ��Ȕ��f�����Î������킵�Ă��܂����˂܂���B
�摜�������闝�R�ƁA�������Ƃ̓���
���̍��ڂł́A�Ȃ����ՂȎ��Ȕ��f���댯�Ȃ̂��A���R�ƃ}�b�T�[�W�Ȃǂ�������ׂ��ł͂Ȃ��̂��A�l�q�h��b�s�Ƃ������摜��������ׂ��Ȃ̂��A���̗��R��������܂��B�摜�f�f���u�ɂ���
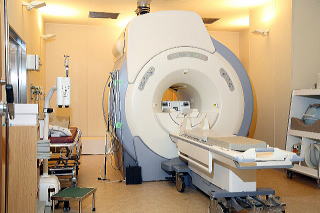 �Ҋ߂̏�Q�́A�l�q�h��b�s�Ƃ������摜�f�f���u�Ŗ�蕔�ʂ����₷������������܂��B
�Ҋ߂̏�Q�́A�l�q�h��b�s�Ƃ������摜�f�f���u�Ŗ�蕔�ʂ����₷������������܂��B�܂��A�k�茟���ł͔����ł��Ȃ���肪����ł��邱�Ƃ����邽�߁A�Ҋߏ�Q�ł͉摜�������K�{�ł��B
�l�q�h�͍������łȂ��A���͂̓�g�D�܂ł��ʂ����ނ��ߗD�ʐ��������f�f���u�ł��B�܂��A�Ҋߎ����ł͒ʏ�^�C�v�̂b�s�����A�w���J���b�s�ɂ��`�o���D��Ă��܂��B
�w���J���b�s�͎B�e���u��������ɋ쓮���邽�߁A��ڂ̂Ȃ��B�e���\�ŁA�����Ƃ����N����\�����ɂ߂ĒႭ�Ȃ�܂��B
�܂��A�s�b�N�A�b�v���������̂������́A��b�I�Ȉ��q�ɏՌ��Ȃǂ̊O�͂�����邱�Ƃɂ���Ĕ��ǂ��邱�Ƃ�����A�P���Ƃ��Č���đΏ����Ă��܂����Ƃ����鎾���ł��B
�z�킪�����ɂȂ�ꍇ
 �Ҋ߂̏�Q�ʼn摜�f�f����ׂ����R�̂P�ɁA�z��̖�肪����܂��B
�Ҋ߂̏�Q�ʼn摜�f�f����ׂ����R�̂P�ɁA�z��̖�肪����܂��B�}�͍��Վ��͂̓����̖͎��}�ł��B�H�ł͂���܂����A���̂悤�Ȗ��njn�̖�肪�Ҋ߂̒ɂ݂̌����ɂȂ��Ă��邱�Ƃ�����܂��B
�z��̖��Œɂ݂��N���Ă���ꍇ�ɂ́A�k�茟���Ō�����T�邱�Ƃ͑S���ł��܂���B
�Ҋߎ��͂Ŗ��ɂȂ閬�ǂ͓����������ɂȂ�܂��B�����������͍��Ղ̓����ɑ��s���A�������A���\�����A���\�����ɕ��܂��B�����̓����͌Ҋߎ��͂��h�{���Ă��܂��B
�����������̕ǂ⓮��ᎂ��A�Ǐ��G���A�̍��ڂʼn�������Aꋌa���̑�ڎO�p�ɒɂ݂��N�����Ă��錴���ɂȂ��Ă��邱�Ƃ�����܂��B
�܂��A�O�����������番�錌�ǂ��Ҋ߂��̂��̂��h�{���Ă��邽�߁A�����d���Ȃǂɂ���ĕǂ���ƁA�Ҋ߂̒ɂ݂̌����ɂȂ�܂����A�ň��̏ꍇ��ڍ����������N�����܂��B
���̂悤�ɏz��̏�Q�ł��Ҋ߂̒ɂ݂��N����̂ł����A�z��̖��͌����Ƃ���邱�Ƃ�����A�Z�J���h�I�s�j�I���A�T�[�h�I�s�j�I������ꍇ�ɂ́A���̎|�`���邱�Ƃ��K�v�ł��B
��ڍ�����
 �˔�����ڍ����ǂ́A���t�̏z�s�S�ɂ���č��̍זE��
�˔�����ڍ����ǂ́A���t�̏z�s�S�ɂ���č��̍זE�����Ă��������ł��B
�����ɍ���������Ԃ܂ł͏Ǐ�͂���܂��A�a�Ԃ��i�s���������ꂾ���Ƌ����ɂ݂ɏP���܂��B
���ڂ̍��̕t�����̕����̏z�s�S�������ƍl�����Ă��܂����A���{�I�Ȕ��nj����͓˂��~�߂��Ă��܂���B
�X�e���C�h�܂̒����g�p��A�A���R�[������K�I�Ɉ��ޏK��������Ɣ��NJm���������Ȃ邽�߁A���ʊW����������Ă��܂��B
�P�T�ԓ�����̃A���R�[���ێ�ʂ��S�O�O�������鐶���𑱂��Ă����ꍇ�A�����łȂ��l�ɔ�ב�ڍ������ǂ̃��X�N�͂P�O�{�ɂȂ�Ƃ���Ă��܂��B
�P�T�ԓ�����A���R�[���ێ�ʂS�O�O�����Ƃ́A�ڈ��Ƃ��Ĉȉ��̂悤�ɂȂ�܂��B
- �r�[���T�O�O����(���r)�~�P�S�{
- ���{���P�S�`�P�T��
- �Ē��W�`�X��
�Ǐ�
�Ǐ�͋}���Ȓɂ݂Ŏn�܂�܂��B��ڍ����ǂ͏����ɂ͖��Ǐ�ŁA���҂��g�͔��ǂɋC�Â��܂���B�X�|�[�c����d�����������グ�����ɕa�Ԃ��i�s���Ă���ƁA��ڍ������j��ɂ݂��N���܂��B�P���Ȃǂƌ���Đf�f����邱�Ƃ����Ȃ��Ȃ��A���ӂ��K�v�ł��B
����
��ڍ����̎��ẤA�ۑ��Ö@�Ǝ�p�Ö@�ɑ�ʂ���܂��B�ۑ��Ö@�ł͑���Ȃǂɂ���č����ɂ����镉�ׂ��y��������A�����j�邱�Ƃ�h������A�u�ɊǗ����܂ɂ���čs���܂��B�^���Ö@��n�r���e�[�V�����͐ϋɓI�ɂ͍s���܂���B
��p�Ö@�͊߉����p�Ɛl���ߒu���p�ɑ�ʂ���܂��B��ڍ����͔�r�I��N�ł����ǂ��邽�߁A�\�Ȍ���߂�����������@���I�������X���ɂ���܂��B
���̎����͌����J���Ȃ���߂���莾���Ɋ܂܂�A����̎����ł��B���������������Â��\���傫�����E���܂��B
�q���̌Ҋ߂̒ɂ�
�q���ɋN����Ҋ߂̒ɂ݂ɂ͂��e�X�a(Perthes)�A���^���Ҋ߉��A�����ɂȂǁA����̎���������܂����A���̍��ڂł͌���ĔP���Ɣ��f����Ă��܂����Ƃ������ڍ������ׂ�ǂɂ��ĉ�����܂��B ��ڍ������ׂ�ǂ͂P�Q�`�P�R�ΑO��̒j���ɔ��ǂ��₷�������ł��B
��ڍ������ׂ�ǂ͂P�Q�`�P�R�ΑO��̒j���ɔ��ǂ��₷�������ł��B���ڂ̍��̕t�����̋��x���ቺ�������Ƃɂ��A�����������Ă��Ȃ������̕���������Ă��܂����Œɂ݂��N����܂��B
�����̕����̐Ǝ㐫����b�I�Ɏ����Ă���q���ɔ��ǂ��܂����A���ǂ܂ł͂���ɋC�Â����A�]�|��X�|�[�c���̃N���X�v���[�Ȃǂ����������Ɍ������ɂ݂��N�������߁A�P���Ɣ��f���ꎡ�Â�x�点�邱�Ƃ�����܂��B
��ڍ������ׂ�ǂ͉摜�����łȂ���Δ���������ł��邽�߁A��f�������������Ƃ���Ă��܂��B
����
�얞�X���ɂ���P�Q�`13�̒j���ɑ������ǂ��A�����ȍ~�̏����ɂ͔��ǂ��Ȃ����Ƃ��牽�炩�̃z�������ُ̈�Ŕ��ǂ���ƍl�����Ă��܂��B�Ǐ�͌Ҋ߂ɉd���|��ƒɂ݂��N���鑼�ɁA���ڂ�����ɐL���悤�ɂ���ƒɂ݂��U������܂����A�O���ɂ��Ҋߎ����ł��݂���Ǐ�ł��邽�߁A���f�������܂��B
����
���Â͊�{�I�Ɏ�p�ł̑Ή��ƂȂ�܂��B�ߋ��ɂ͕ۑ��Ö@�őΉ����Ă������������܂������A���̎����͐i�s���ł��邽�߁A�o���邾�������ɋ������̃{���g�⎡��ł̌Œ��K�v�Ƃ��܂��B�������ꎟ��A�����̎�p���K�v�ł��B���Î������킷��Ƒ�ڍ����Ȃǂ��������A����x��������Ԃɓ]�����Ă��܂��\��������܂��B
��������R�̎����́A�摜�f�f���u�łȂ���Δ���������Ȏ����ł��B�����̉���ɂ���āA�Ҋ߂Ɍp���I�Ȓɂ݂�����Ƃ��ɂ́A���ՂȎ��Ȕ��f���댯�ł��邱�Ƃ͂����������Ǝv���܂��B
�Ҋ߂ɋ����ɂ݂�����悤�ł�����A�t�@�[�X�g�`���C�X���ׂ��̓}�b�T�[�W�Ȃǂ̕ۑ��Ö@�ł͂Ȃ��A���`�O�Ȃ̉摜�f�f�ł��B
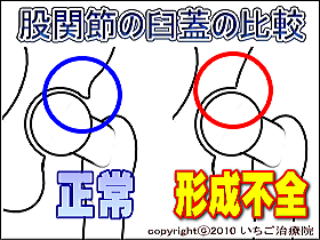
�ό`���Ҋߏ�
�Ҋ߂ɒɂ݂��N������\�I�����ɕό`���Ҋߏǂ��������܂��B�����ɑ������ǂ��A�S�O�`�T�O��ɍł��������ǂ��܂��B�ό`���ҊߏǂƂ�
�ό`���ҊߏǂƂ́A�����Ԃɓn��Ҋ߂ւ̕������ׂɂ���āA�ߓ�����Ղ����荜���̂��̂��ό`����a�C�ł��B- �Ҋ߂̋�����(��ڍ��ƉP�W�̊Ԃ������Ȃ�)
- �����̌`��(�߂ɞ���̕ό`���o������)
- ���X�E�̌`��(�����I�ɍ����Z���������)
- �߂̕ό`(��L�R���������Đi�s���ɕό`���Ă���)
�S�l���̂P�`�R���A�P�T�O�`�S�O�O���l���̕��ɉ��炩�̌Ҋ߂̕ό`���N���Ă���Ɛ��肳��Ă��܂��B
�P�W�`���s�S�͒��x�̌y����Ԃł͐��l��ɔ������ꂽ��A�Ҋ߂ɒɂ݂��N���ĉ摜��������܂Ŗ{�l�͖����o�ł��邱�Ƃ�����܂��B
�P�W�`���s�S�ɂ���
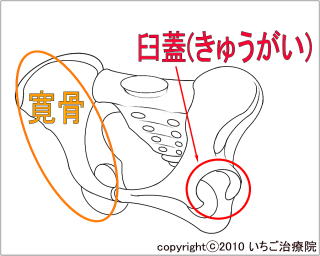 �P�W�Ƃ́A��ڍ��̍����̕������~�߂錾��ΎM�̂悤�Ȃ��̂ł��B
�P�W�Ƃ́A��ڍ��̍����̕������~�߂錾��ΎM�̂悤�Ȃ��̂ł��B�P�W�͒����A�p���A�������P�S�`�P�U���܂łɖ������A��̍��ƂȂ�Ҋ߂��`������܂��B���̉P�W�̐[������Ԃ��P�W�`���s�S�ƌĂт܂��B
 ���Ȃ����S�O�`�T�O��̏����ŁA���݂Ɏ���܂łɌҊ߂̐[���Ɏ��X�ݒɂ������Ă���悤�ł�����A�P�W�`���s�S����b�����Ƃ����ό`���Ҋߏǂ̉\����ے�ł��܂���B
���Ȃ����S�O�`�T�O��̏����ŁA���݂Ɏ���܂łɌҊ߂̐[���Ɏ��X�ݒɂ������Ă���悤�ł�����A�P�W�`���s�S����b�����Ƃ����ό`���Ҋߏǂ̉\����ے�ł��܂���B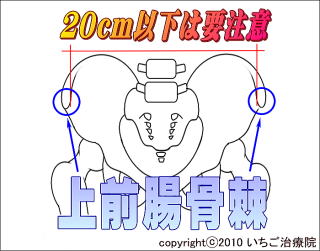 ���ՑO���̍��E�ɁA�̕\����G����鍜���m�F�ł��邩�Ǝv���܂����A���̕��ʂ���O�������ƌĂт܂��B���l�����ł́A���̍��E�̏�O�������̊Ԃ��Q�O�Z���`�������ꍇ�A���Ղ��\���`������Ȃ��܂ܐ��l�����Ɛ��肳��A�P�W���`���s�S�ł���\��������܂��B
���ՑO���̍��E�ɁA�̕\����G����鍜���m�F�ł��邩�Ǝv���܂����A���̕��ʂ���O�������ƌĂт܂��B���l�����ł́A���̍��E�̏�O�������̊Ԃ��Q�O�Z���`�������ꍇ�A���Ղ��\���`������Ȃ��܂ܐ��l�����Ɛ��肳��A�P�W���`���s�S�ł���\��������܂��B�ό`���Ҋߏǂ̎���
 �ό`���Ҋߏǂ͑O���A�����A�i�s���A�����Ƃ����悤�ɏ�Ԃ��ω����Ă����܂��B
�ό`���Ҋߏǂ͑O���A�����A�i�s���A�����Ƃ����悤�ɏ�Ԃ��ω����Ă����܂��B���Â͐i�s�x�ɂ���ĕς��A��p�Ö@�ƕۑ��Ö@�ɑ�ʂ���܂��B
��p�ɂ���
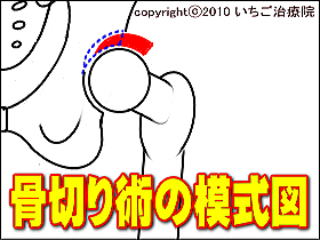
�߂���������p��
�߂���������p���ł́A�����P��]����p�A���Ս���p�A�����P�ړ��p�A��ڍ�������p�Ȃǂ̕��@������܂��B�ǂ̏p���ɂ����Ă���{�I�ɂ͏Ǐy�x���璆���x�܂łʼn\�ƂȂ�p���ŁA������Ԃł͊߂���������͍̂���ł��B
�ȑO�͐l�H�߂̎��������݂قǂȂ��������߁A��r�I�Ⴂ���҂���ɂ͊߉����p���̗p�����X���ɂ���܂������A�l�H�߂̒����������\�ɂȂ�������ł͊߂���������p���͐ϋɓI�ɂ͍̗p����Ȃ��Ȃ��Ă��܂��B
�߂���������p���Ŏ�p�������҂���̂��悻�R�O�����A�P�O�`�P�T�N���o�����ĕό`���Ҋߏǂ��i�s���Ă��܂��A�Ď�p��]�V�Ȃ�����Ă��܂����߂ł��B

�߂��������Ȃ��p��
�߂��������Ȃ��p���́A�l�H�ߒu���p�ƌҊߌŒ�p�ɕ������܂��B�߂��������Ȃ��p���ł́A�����̏ꍇ�ɐl�H�ߒu���p���s���A�ҊߌŒ�p���̗p����邱�Ƃ͏��Ȃ��Ȃ��Ă��܂��B
�l�H�߂͋ߔN���\���ڊo�܂������サ�Ă���A�R�O�N�ȏ�̑ϗp�N�����������o�ꂵ�Ă��܂��B�߂��������鍜��p�Ȃǂɔ�ׂē��@���Ԃ��Z���A�p��̌o�ߎ���Ŗ�Q�`�R�T�őމ@���邱�Ƃ��\�ł��B
�������A�l���߂��z�肵�Ă����ϗp�N���̔������x�̊��Ԃ��������Ȃ�������A���ɖ��ߍ���ł���C���v�����g���ɂ�ł��܂����肵�āA�p�㐔�N�ōĎ�p���K�v�ɂȂ�P�[�X������܂��B
�p��͍��E�̋r�̒������ω����Ă��܂��������Ȃ��͂Ȃ��A���̂��Ƃɂ���ăA���C�����g(�p��)������A�����Ԃɓn�鍘�ɂ������ł��܂��P�[�X���݂��܂��B
�܂��A��p�����Ƃ��Ă��]�݂ǂ���ɂ݂��Ȃ��Ȃ�Ƃ͌��炸�A��p�O������Ԃ������Ȃ��Ă��܂���������܂��B������ɂ��Ă��Ҋߎ�p�͑傫�Ȏ�p�ƂȂ�܂�����A���v�Ɍ��f�����ɏ\����������K�v������܂��B
�ۑ��Ö@�ɂ���
�ό`���Ҋߏǂ̎��Âł́A�܂��ۑ��Ö@�őΉ�����܂��B �ۑ��Ö@�͕��L���A�ǂ̎��Ö@���D��Ă���Ƃ͌����ꂸ���ɍ܂̕��p�A�}�b�T�[�W�A�I���ÁA���w�Ö@�ȂǗl�X�ȑI��������A�����ɍ��������Ö@��I�����邱�ƂɂȂ�܂��B
�ۑ��Ö@�͕��L���A�ǂ̎��Ö@���D��Ă���Ƃ͌����ꂸ���ɍ܂̕��p�A�}�b�T�[�W�A�I���ÁA���w�Ö@�ȂǗl�X�ȑI��������A�����ɍ��������Ö@��I�����邱�ƂɂȂ�܂��B�܂��A�ϋɓI�ɌҊߎ��ӂ⍘���܂߂��̊����̋ؗ͂���������K�v������܂��B��ʓI�ɂ́A���̕��͂ŌҊ߂ւ̕��ׂ��y�����鐅���ł̋ؗ͌P������������Ă��܂��B
��p�ɂ���ۑ��Ö@�ɂ���A�ꐶ�Ƃ������������W�ōl�������Ãv�������v�悷��K�v������܂��B
�ƂĂ���Ȃ���
�ό`���Ҋߏǂ͑����̏ꍇ�A���Ԃ̌o�߂ɔ�����Ԃ��������Ă����܂��B��V���ҊߒE�P��P�W�`���s�S����b�����Ƃ����Q�����̕ό`���Ҋߏǂł́A�ŏI�I�ɂ͐l�H�Ҋߒu���p��I��������Ȃ����Ƃ����m���Ŕ������܂��B��p����ƁA�����̏ꍇ�ɂ͎�p�O���u�ɂ͑傫���y�����܂��B�������A������ƌ����āA���߂���܂܂Ɉ��ՂɎ�p�̌��f�����Ă��܂��͍̂l�����̂ł��B��p�ɂ̓��X�N���t�����̂�����ł��B
�Ҋߎ�p�̃��X�N
- ���S����
- �ϗp�N��
- �ۊ���
- �l�H�Ҋ߂̒E�P
- �ߍS�k
- �p��̉����̕���݁A�₦
- �r�����ɂ��A���C�����g�̕���
- �ɂ݂��y�����Ȃ������B�܂��́A�ȑO�Ƃ͕ʂ̒ɂ݂��N����悤�ɂȂ���
���S����
�Ҋߎ�p�ɂ����ẮA�p���`�X�O���ȓ��Ɏ�p�������Ƃ������łO�D�R�`�O�D�T���̊����Ŏ��S���邱�Ƃ�����܂��B�P�O�O�O�l���R�`�T�l�����S���Ă��܂��B�ϗp�N��
�ߔN�ł͐l�H�߂̑ϗp�N�������サ�Ă��܂����A����ł��z�肳�ꂽ�ϗp�N�������͂邩�ɒZ�����ԂōĎ�p���K�v�ɂȂ�P�[�X������܂��B�P�O�N�ȓ��ɍĎ�p���K�v�ɂȂ�P�[�X���P�O�l�ɂP�l
�Q�O�N�ȓ��ɍĎ�p���K�v�ɂȂ�P�[�X���P�O�l�ɂQ�`�R�l
�ۊ���
���ɐl�H�ߒu���p�ł͍ۊ��������ɂȂ�܂��B�l�H���ł�����Ɖu�͂͂O�ł��B�P�O�O�O�l���R�`�T�l�ɔ������܂��B�Ҋ߂ɍL�͂Ȋ������N�����ꍇ�A�Ď�p���K�v�ɂȂ�܂��B�p��̐����ɂ����ӂ��K�v�ŁA�����A�����a�A�N�����A�̕\�̏����Ȃǂ���ۂ��������A���s���ɌҊ߂ɍۂ����B���邱�ƂȂǂ������ł��B
�l�H�Ҋ߂̒E�P
�l�H�Ҋ߂̒E�P�͑��̃��X�N�ɔ�ׂ�ƁA�e���͏�������������܂��A���悻�P�O�O�l���R�`�S�l�قǂ̔����p�x�ƌ����Ă��܂��B�l�H���Ɋ��o�͂Ȃ��A�����Đ��܂ꂽ�Ҋ߂����E�P���₷����ԂɂȂ�܂��B�߂̍S�k
�p��ɓI�m�ŏ\���ȃ��n�r�������Ȃ��ƁA�ؓ��A�ؖ��A�x�тƂ������Ҋ߂���芪�����̏_��������A�߂��ł܂��Ă��܂��\���@�\���Ȃ��Ȃ邱�Ƃ�����܂��B�p��̉����̕���݂�₦
�Ҋߎ�p�ł͌Ҋߎ��ӂ�傫���؊J���܂�����A�p��Ɍ��t����p�Ȃǂ̏z�s�S���N���₷���Ȃ�A�����̂ނ��݂ɔY�܂��ꂽ��A�r�̗₦�Ŗ���Ȃ��Ȃǂ̕��Q���N���邱�Ƃ�����܂��B�r�����ɂ��A���C�����g�̕���
�p��O�D�T�`�P�D�T�Z���`���A���E�̋r�̒����̈Ⴂ���N���邱�Ƃ�����܂��B���̂悤�ȏꍇ�A�C���\�[���ȂǂŒ��߂��邱�ƂɂȂ�܂����A�����̏ꍇ�ɂ̓p�[�t�F�N�g�ȃ}�b�`���O�͊��҂ł��܂���B���̋r�����������Ƃ��Đg�̂̃A���C�����g(�p��)������A���ɂ�z���̒ɂ݂��N���邱�Ƃ�����܂��B
�ɂ݂��y�����Ȃ������B�ȑO�Ƃ͕ʂ̒ɂ݂��N����悤�ɂȂ����B
�O�q�����y�r�����ɂ��A���C�����g�̕���z�������ƂȂ�l�X�Ȑg�̂̒ɂ݂Ƃ͕ʂɁA�w��p���Ă��ɂ݂��y�����Ȃ������B�x�܂��́A�w�ȑO�Ƃ͎����Ⴄ�ʂ̒ɂ݂��N����悤�ɂȂ����B�x�Ƃ����������܂�������Ⴂ�܂��B��p�́A�`�Ԃ���肭���܂�A�d�ĂȊ����ǂ⍇���ǂ��N���Ȃ���Έ�悸�����Ƃ݂Ȃ����Ǝv���܂����A���̂悤�Ȑ����Ƃ݂Ȃ����Ǘ�ɂ����Ă��ɂ݂��c�����Ă��܂�����A�ʂ̒ɂ݂��o�����鎖������܂��B
���̂��̂悤�Ȃ��Ƃ�������̂��Ƃ����ƁA�l�H�Ҋߒu���p�A����p�㐔�N�����Ă��u�ɂ��c��������A�ʂ̒ɂ݂��N����悤�ɂȂ����Ƃ������҂��A�����莄�̎��É@��K��邽�߂ł��B
���̂悤�Ȏ����ǂ�قǂ̕p�x�ŋN����̂��́A���m�ȓ��v��������������܂���B�������A��萔���݂���Ƃ����̂��ۑ��Ö@�̌���Ŏ��Â��Ă���҂̎����ł��B
�����̏p����c�����Ă��܂��u�ɂ⎿���ω������ɂ݂́A�p���Ɍ���Đ_�o�������Ă��܂�����A���������̒ɂ݂��ҊߗR���ł͂Ȃ����Ɍ������������A�Ȃǂ����肳��܂��B
�Ҋ߂̒ɂ݂ɑ���ۑ��I�A�v���[�`�@
���̍��ڂł́A�����s���Ă���ό`���Ҋߏǂ⌴���s���̌Ҋߒɂւ̃A�v���[�`�@��������܂��B�ŗǂ̑I�������邽�߂�
���{�ɂ�����ό`���Ҋߏǂ̑����́A��V���ҊߒE�P��P�W�`���s�S����b�����Ƃ���I�Ȏ����ł��B���ʂ̊��ԕۑ��Ö@�ŏ�Ԃ��ێ����Ă��Ă��A����炪��b�I�Ȉ��q�ƂȂ��Ă���ƁA���̒��x�ɂ����܂�����p������K�v�ɔ����鎖������܂��B
 �����ő�Ȃ��Ƃ́A��p����܂ł̊��Ԃ��ǂꂾ�������������Ƃ��o���邩�ɂ���܂��B
�����ő�Ȃ��Ƃ́A��p����܂ł̊��Ԃ��ǂꂾ�������������Ƃ��o���邩�ɂ���܂��B�܂��A��p��������邱�Ƃ��\�Ȃ�A���̂��߂̕����T�邱�Ƃł��B
 ���Ȃ��ɑ������x�̌Ҋ߂̒ɂ݂������p�̌��f�𔗂��Ă��Ă��A�ŗǂ̑I�������邽�߂ɂ͑��}�Ȍ��f�͔����������ǂ��Ƃ������Ƃł��B
���Ȃ��ɑ������x�̌Ҋ߂̒ɂ݂������p�̌��f�𔗂��Ă��Ă��A�ŗǂ̑I�������邽�߂ɂ͑��}�Ȍ��f�͔����������ǂ��Ƃ������Ƃł��B�����ɕۑ��Ö@�̈Ӌ`������Ǝ��͍l���Ă��܂��B
�܂��A�ŏI�����Ɏ����Ă��Ȃ������⒆���x�̏�Ԃł�����A��p��������邱�Ƃ��\�ł�����A���̕����T�����߂ɂ��B
 ���݂̂悤�ȏ��Љ�ł́A��ÊW�҂łȂ��Ă��Ҋߎ�p�ɂ��ĐM���x�̍��������A�������W�߂邱�Ƃ��\�ƂȂ��Ă��܂��B
���݂̂悤�ȏ��Љ�ł́A��ÊW�҂łȂ��Ă��Ҋߎ�p�ɂ��ĐM���x�̍��������A�������W�߂邱�Ƃ��\�ƂȂ��Ă��܂��B�܂��A�Ҋߐ���̏��ׂ邱�Ƃ��\�ł��B
 �Ҋߎ�p�͑�ϑ傫�Ȏ�p�ł��B���̌��ʔ@���ɂ���ẮA���Ȃ��̏p��̐l�����傫���ς���Ă��܂��\��������܂��B
�Ҋߎ�p�͑�ϑ傫�Ȏ�p�ł��B���̌��ʔ@���ɂ���ẮA���Ȃ��̏p��̐l�����傫���ς���Ă��܂��\��������܂��B �����Ȃ����ό`���Ҋߏǂɋꂵ�ݔY��ł���̂ł�����A���Ȃ��ɕK�v�Ȃ̂͏o���邾�������̏������W���A�n�����d�˂鎞�Ԃ��m�ۂ��邱�Ƃł͂Ȃ��ł��傤���H
�����Ȃ����ό`���Ҋߏǂɋꂵ�ݔY��ł���̂ł�����A���Ȃ��ɕK�v�Ȃ̂͏o���邾�������̏������W���A�n�����d�˂鎞�Ԃ��m�ۂ��邱�Ƃł͂Ȃ��ł��傤���H ���ɏo���邱�Ƃ́A���Ȃ����ŗǂ̑I��������ׂ̎��Ԃ����o������`�������邱�ƁA��p����\�Ȓi�K�ɂ���Ȃ�A���̏�Ԃ��ێ����P���邱�Ƃ��ƍl���Ă��܂��B
���ɏo���邱�Ƃ́A���Ȃ����ŗǂ̑I��������ׂ̎��Ԃ����o������`�������邱�ƁA��p����\�Ȓi�K�ɂ���Ȃ�A���̏�Ԃ��ێ����P���邱�Ƃ��ƍl���Ă��܂��B�I�����������É@
�������Y (�͂��܂� ���낤)
���ǂ̔w�i
�ό`���Ҋߏǂ̕ۑ��I���Âł́A�傫���Q�̕������ōl����K�v������܂��B�ό`���Ҋߏǂ́A��V���ҊߒE�P��P�W�`���s�S�������ɂȂ��Ă���^�C�v(�ȉ��A�I�ό`���Ҋߏ�)�ƁA��V�I�Ȗ��͂Ȃ�����lj������K���������ɂȂ��Ă���^�C�v�̂Q�ɕ����邱�Ƃ��o���܂��B
�����悤�ɌҊ߂ɕό`�������������ł����Ă��A�^�C�v�ʂɔ��ǂ̔w�i���قȂ邽�߃A�v���[�`�@��g���[�j���O���j���[������Ă��܂��B
�^�C�v�ʂ̔�r
����ɂ���Đ������ό`���ҊߏǂƓI�ό`���Ҋߏǂł͔��ǂ̔w�i���قȂ�܂��B����ɂ��ό`���Ҋߏǂł́A���ł̜^�Ȃ��Ȃ邱�ƂɋN���������Ղ̋N���オ�肪����ɑ��݂��܂��B
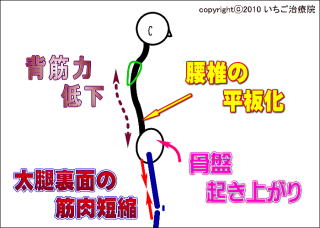 ����ɂ��w�ؗ͂��ቺ�����ڗ��ʂ̋ؓ��Q���Z�k����ƁA���ł̐����I�^�Ȃ��ۂĂȂ��Ȃ�A���̜^�Ȃ��������N����܂��B
����ɂ��w�ؗ͂��ቺ�����ڗ��ʂ̋ؓ��Q���Z�k����ƁA���ł̐����I�^�Ȃ��ۂĂȂ��Ȃ�A���̜^�Ȃ��������N����܂��B�����Č��ʂƂ��č��Ղ��N���オ��܂��B
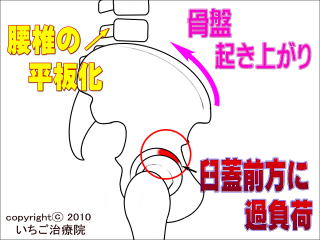 ���Ղ��N���オ��ƁA���ڂ̍��̕t�����ł����ڍ������~�߂�P�W��������܂��B�{���[�܂肪�ǂ������I�ȗǎ��ʂ���O��Ă��܂��A�Ҋ߂ɂ͉ߏ�ȕ��S���|���Ă��܂��܂��B���̈�A�̗��ꂪ����ɂ��ό`���Ҋߏǂ̔w�i�ƂȂ��Ă��܂��B
���Ղ��N���オ��ƁA���ڂ̍��̕t�����ł����ڍ������~�߂�P�W��������܂��B�{���[�܂肪�ǂ������I�ȗǎ��ʂ���O��Ă��܂��A�Ҋ߂ɂ͉ߏ�ȕ��S���|���Ă��܂��܂��B���̈�A�̗��ꂪ����ɂ��ό`���Ҋߏǂ̔w�i�ƂȂ��Ă��܂��B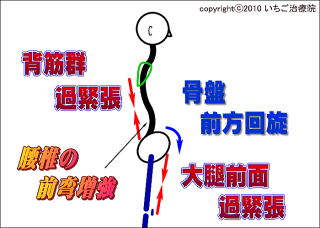 ���ł̑O���ւ̜^�Ȃ������Ȃ�ƁA���Ղ͑O���ɉ�����܂��B���̏�Ԃł��P�W�Ƒ�ڍ������j���[�g�����]�[������O��邽�߁A�Ҋ߂₻����x������͂̐x�т�ؓ��ɉߏ�ȕ��S���|��܂��B
���ł̑O���ւ̜^�Ȃ������Ȃ�ƁA���Ղ͑O���ɉ�����܂��B���̏�Ԃł��P�W�Ƒ�ڍ������j���[�g�����]�[������O��邽�߁A�Ҋ߂₻����x������͂̐x�т�ؓ��ɉߏ�ȕ��S���|��܂��B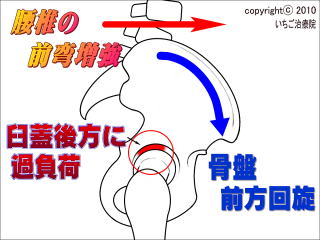 �I�ό`���Ҋߏǂ̕��́A�w�،Q���ڑO�ʂ̋ؓ��Q���ߋْ��̏�Ԃɂ���A���Ղ�O���ɉ�������Ă��܂��B
�I�ό`���Ҋߏǂ̕��́A�w�،Q���ڑO�ʂ̋ؓ��Q���ߋْ��̏�Ԃɂ���A���Ղ�O���ɉ�������Ă��܂��B���̍��Ղ�O����������Ă��邱�Ƃ��ɂ݂��g�傳����v���ɂȂ��Ă��܂��B
�����܂łɉ�������悤�ɁA�\�����܂ތҊߎ��ӂƍ����Ƃ͉^���A������W�ɂ���܂��B���̋@�\�s�S���Ҋ߂��\���ɉe�����ɂ݂Ȃǂ̏Ǐ���N������Ԃ��q�b�v�E�X�p�C���E�V���h���[���ƌĂт܂��B
�����s���ό`���Ҋߏǂ̕ۑ��Ö@�ł́A���̉^���A����̖��ɒ��ڂ��Ď��Â��s���Ă��܂��B
���ۂ̎��×�
���̍��ڂł́A�����s���Ă����I���Âł̕ۑ��I�A�v���[�`�ɂ��ĉ�����Ă��܂��B���Â͂Q�̕������ōs�����ƂɂȂ�܂��B�P�W�`���s�S�Ȃǂɑ�������I�ȕό`���ҊߏǂƁA����ɂ��ό`���Ҋߏǂł͎��Õ��ʂɈႢ������܂��B
�I�ȕό`���Ҋߏǂ��I����
 �I�ό`���Ҋߏǂł́A�w�،Q���ߋْ��̏�Ԃɂ���A���̂��ߍ��Ղ�������Ҋ߂̌���v�f�ɉߕ��ׂ��|���Ă��܂��B�܂������ْ̋�����ቺ�����A���Ղ��j���[�g�����]�[���ɓ����K�v������܂��B
�I�ό`���Ҋߏǂł́A�w�،Q���ߋْ��̏�Ԃɂ���A���̂��ߍ��Ղ�������Ҋ߂̌���v�f�ɉߕ��ׂ��|���Ă��܂��B�܂������ْ̋�����ቺ�����A���Ղ��j���[�g�����]�[���ɓ����K�v������܂��B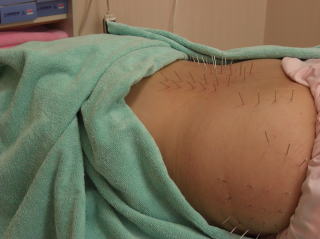 ���Ɋ����ł���Ҋ߂��I���h�����܂��B�����ł͏��\�A���\�A����A��ڋؖ����Ƃ������ؓ��Q�Ɏ��_��������K�v������܂��B�����̋ؓ��Q���ߋْ����N�����@�\�ቺ���邱�ƂŁA�ɂ݂��g�傳���Ă��邽�߂ł��B
���Ɋ����ł���Ҋ߂��I���h�����܂��B�����ł͏��\�A���\�A����A��ڋؖ����Ƃ������ؓ��Q�Ɏ��_��������K�v������܂��B�����̋ؓ��Q���ߋْ����N�����@�\�ቺ���邱�ƂŁA�ɂ݂��g�傳���Ă��邽�߂ł��B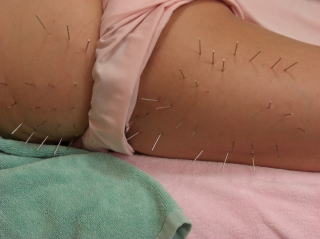 �����āA��ڑ��ʂƑ�ڑO�ʂɂ��A�v���[�`���܂��B��ڑO�ʂ̋ؓ��Q���O����������錴���ɂȂ��Ă��܂��B�܂��I�ό`���Ҋߏǂł́A��ڑO�ʂ̋ؓ��ɂ��ߋْ��ɂ��ɂ݂��N���Ă���P�[�X�����Ȃ�����܂���B
�����āA��ڑ��ʂƑ�ڑO�ʂɂ��A�v���[�`���܂��B��ڑO�ʂ̋ؓ��Q���O����������錴���ɂȂ��Ă��܂��B�܂��I�ό`���Ҋߏǂł́A��ڑO�ʂ̋ؓ��ɂ��ߋْ��ɂ��ɂ݂��N���Ă���P�[�X�����Ȃ�����܂���B����ɂ��ό`���Ҋߏǂ��I����
 ����ɂ��ό`���Ҋߏǂł́A���Ղ̋N���オ�肪���ɂȂ�܂��B���Ղ��N���オ�������ƂŁA�Ҋ߂̑O���v�f�ɉߕ��ׂ��|���Ă��邽�߂ł��B���̂��߁A���Ղ�����Ɉ��������Ă����ڑO�ʂ̋ؓ��Q�ْ̋��x��ቺ������K�v������܂��B
����ɂ��ό`���Ҋߏǂł́A���Ղ̋N���オ�肪���ɂȂ�܂��B���Ղ��N���オ�������ƂŁA�Ҋ߂̑O���v�f�ɉߕ��ׂ��|���Ă��邽�߂ł��B���̂��߁A���Ղ�����Ɉ��������Ă����ڑO�ʂ̋ؓ��Q�ْ̋��x��ቺ������K�v������܂��B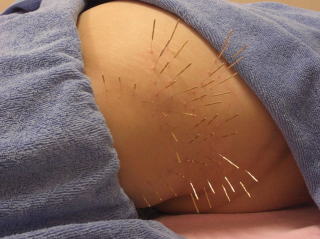 �����āA�����̌Ҋߎ��͂Ɏh�I���܂��B������͓I�ό`���ҊߏǓ��l�ɏ��\�A���\�A����A��ڋؖ������d�v�ɂȂ�܂����A���\�����Ղ�����Ɉ����N�����v�f�ł��邽�߁A������ɂ��h�I���܂��B
�����āA�����̌Ҋߎ��͂Ɏh�I���܂��B������͓I�ό`���ҊߏǓ��l�ɏ��\�A���\�A����A��ڋؖ������d�v�ɂȂ�܂����A���\�����Ղ�����Ɉ����N�����v�f�ł��邽�߁A������ɂ��h�I���܂��B���ۂ̎��Âł́A���̌l�����l��������ɏC�����邱�ƂɂȂ�܂��B
���͑��ɗނ����Ȃ��قǁA���������I���g�������Â����Ă��܂��B�������Ă����ꂽ��Ԃɂ̓C���i�[�}�b�X���ɂ܂œ͂�����y��������������鎡�Áz���K�v���ƍl���Ă��܂��B
�^���Ö@�ɂ���
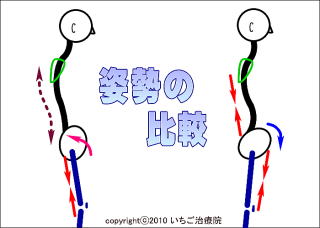 �y���ǂ̔w�i�z�̍��ڂʼn�����܂������A�ό`���Ҋߏǂ͉���ɂ����̂ƓI�ό`���Ҋߏǂł́A���ǂ̑f�n�ƂȂ��Ă���p���ɑ傫�ȈႢ������܂��B���̎p���̈Ⴂ���Ҋ߂ɑ��镉�S�̈Ⴂ�ƂȂ��Č���܂��B
�y���ǂ̔w�i�z�̍��ڂʼn�����܂������A�ό`���Ҋߏǂ͉���ɂ����̂ƓI�ό`���Ҋߏǂł́A���ǂ̑f�n�ƂȂ��Ă���p���ɑ傫�ȈႢ������܂��B���̎p���̈Ⴂ���Ҋ߂ɑ��镉�S�̈Ⴂ�ƂȂ��Č���܂��B�ߋْ����N�����Ă���ؓ��́A�I���Â��s�����Ƃŋْ��x��ቺ�����邱�Ƃ��o���܂��B�������A�@�\�ቺ�����ؓ����I���Â��s���Ă��ؗ͂����邱�Ƃ͂���܂���B
�@�\�ቺ�����ؗ͂�������̂́A���҂��g�ɂ��^���Ö@�ւ̎��g�݂�������܂���B�ό`���Ҋߏǂ̏Ǐ���ێ��܂��͉����邽�߂ɂ́A�^���Ö@�Ɏ��g�ނ��Ƃ����̂ǂ̎��������d�v�ȏ����ɂȂ�܂��B
�I�Ɏ��Â��Ă��邾���ł͉͍���ł���A���Âɉ����\���I�E�ϋɓI�ɉ^���Ö@�Ɏ��g�ގ�����ΓI�ɕK�v�ł��B
 �Ⴆ�A���Â��邱�Ƃɂ����ʂ��y�R�z�Ƃ��A�^���Ö@�ɂ����ʂ��y�R�z�Ƃ���ƁA�o������s���Ď��g�ނƂ��̌��ʂ͑����Z�ł͂Ȃ��|���Z�ƂȂ�A�R�~�R���X�Ƃ����悤�ȑ�����ʂ����܂�܂��B
�Ⴆ�A���Â��邱�Ƃɂ����ʂ��y�R�z�Ƃ��A�^���Ö@�ɂ����ʂ��y�R�z�Ƃ���ƁA�o������s���Ď��g�ނƂ��̌��ʂ͑����Z�ł͂Ȃ��|���Z�ƂȂ�A�R�~�R���X�Ƃ����悤�ȑ�����ʂ����܂�܂��B �������K���ɂ��ό`���ҊߏǂƓI�ό`���Ҋߏǂł́A�@�\�ቺ���Ă���ؓ����قȂ�܂��B
�������K���ɂ��ό`���ҊߏǂƓI�ό`���Ҋߏǂł́A�@�\�ቺ���Ă���ؓ����قȂ�܂��B���������É@�ł́A�X�̃^�C�v�ɍ��킹���^���v���O�������쐬�����҂���Ɏ��H�����肢���Ă��܂��B
���҂���̉��P�� �P
 �I�c �䂩�肳�� (35��)
�I�c �䂩�肳�� (35��)�����s�k��
��i�F�Ҋ߂̒ɂ�
10�N�Ԃ̂����A9�N�Ԃقǂ͍��Ҋ߂݂̂̒ɂ݂ł������A1�N�قǑO����E���ɂ��ɂ݂��N����悤�ɂȂ�A����܂łɁA���`�O�ȁA�J�C���v���N�e�B�b�N�A�`�j�`���c�@�A�����H�����ؖ������[�X�A�u���b�N���ˁA�g���K�[�|�C���g���ˁA�{�g�b�N�X���ˁA�v���Z���^���˂Ƃ����悤�ɁA���悻�l������l�X�Ȏ��Â��Ă����Ă��܂��B
�������A�����Ɏ���܂ŏǏ��P���邱�Ƃ͂Ȃ��A�ŋ߂ł͒ɂ݂œ��퐶�����܂܂Ȃ�Ȃ��Ȃ�A���`�O�Ȃł͎�p���邱�Ƃ����߂�ꂽ�����ł��B
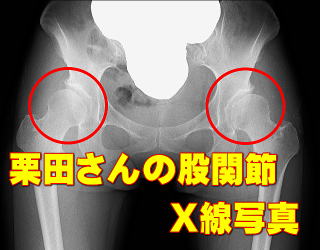 ���̎ʐ^�͌I�c����̌Ҋ߂̂w���ʐ^�ł��B�P�W���A���̏�Ԃł͌Ҋߎ��͂ɉߏ�ȕ��ׂ��|�邽�߁A�������x�̒ɂ݂ɋꂵ�܂ꂽ���Ƃ�����ł��܂��B
���̎ʐ^�͌I�c����̌Ҋ߂̂w���ʐ^�ł��B�P�W���A���̏�Ԃł͌Ҋߎ��͂ɉߏ�ȕ��ׂ��|�邽�߁A�������x�̒ɂ݂ɋꂵ�܂ꂽ���Ƃ�����ł��܂��B��̓I�ɂ́A�I���ÂƓ��@�ō쐬�����^���v���O���������H���Ē����܂����B���Ê��Ԗ�Q�J���A�W��̎��ÂŏǏ�͂قږ����Ȃ�A�ɉ��ƌ����Ă��ǂ���ԂƂȂ�܂����B
�I�c����́A�P�W�`���s�S����b�I�Ȉ��q�Ƃ��Ă������ł�����A�Ҋ߂����S�Ɂy����z����]�ނ̂͌����I�ł͂���܂��A����͒���I�ȃ����e�i���X�ŗǍD�ȏ�Ԃ��ێ��ł�����̂ƍl���Ă��܂��B
�ȉ��͌I�c���璸�Ղ�����L�ł��B�X�}�[�g�t�H���œǂ݂ɂ����ꍇ�́A��L�̉��Ɍ������̂܂܂œǂ݂₷�������N�����Ă���܂��B

����ł��ꎞ�Ԃł��ɂ݂��������ꂽ�����́A�Ҋߐ��̎{�݂�l�X�Ȉ�Ë@�ւɑ����^��ł��܂����B
��w�a�@�ł́w�A�Q���ɒɂ��Ė���Ȃ��Ȃ������p���܂��傤�B�x�Ƃ����b�ɂȂ��Ă��܂����B�����ǁA�Ȃ�ׂ���p������A���͒x�点�����̂ŁA�ɂ݂��Ƃ��Ă���鏊��T���Ă��܂����B
���������É@�̓z�[���y�[�W������ƁA���ɐ��̂悤�ȓ��e�ł������A���ɂɏڂ����Ȃ瑼�̕��ʂ����p���đΉ����Ă���邩�ȁH�Ǝv���d�b���܂����B
���f�ł͂�������b���Ă���A�w������������A�ɂ݂͎��邩������Ȃ��B�����ǁA��肪�����炫�Ă���̂Ŋ����Ƃ͂������A��x�ɂ݂����Ă��A�����ŃP�A���Ă����Ȃ��Ƃ����Ȃ��B�x�Ƃ����b�����Ă���܂����B
�����I�Șb�����Ă����Ƃ���ɐM�����ł��A�j���Â����肢���邱�Ƃɂ��܂����B���������É@�̎{�p�͎��ɂ͐h�����܂����B���̓��͖���Ȃ����ł����B�N���j�b�N���́w�������x�Ɖ����̂� (��)�B
2��ڂ̗\��͐����A�Y�݂܂����B�{�p��Q�`�R���͈�a��������܂������A����ȍ~�͒ɂ݂������ɘa����Ă����̂ŁA���݂͏T1�y�[�X�Œʂ��Ă��܂��B����܂�7��ʂ��A������������ƒɂ݂��o�܂����A������ƕ����Βɂ݂��o�Ȃ��Ȃ��Ă��܂��B
���ꂩ����ʂ����������Ǝv���Ă��܂��B�{�p�͐h���ł����A��������͈̂����{�p������ł��B�搶�͖{�C�Ŏ������Ƃ��Ă���܂��B�����A�{���ɑʖڂȂƂ��͐搶�͌��ɂ߂āA�{�p�̎���ɂ߂Ă���܂��B�����肪�Ƃ��������܂��I
����ɁA���ɍ������T�v�������g��X�g���b�`�A�g���[�j���O�������Ă���܂����B���ɈȊO�����炱���A���܂Œʂ��Ă����Ҋߐ��̎{�݂����_��Ȏ��_�Ō��Ă��炦�Ă���̂��ȁH�Ǝ��͎v���Ă��܂��B
�{���ɑ��k���ėǂ������ł��B
���҂���̉��P�� �Q
 ���X�� �F�V���� (�T�S��)
���X�� �F�V���� (�T�S��)��錧�}�Ԏs
���X����͂R�N�قǑO����A���ƌҊߎ��͂̋Ǎݕs���ĂȒɂ݂ɔY�܂���Ă��܂����B
����Ҋߎ��ӂ̐[���ɒɂ݂�����A���`�O�ȁA�}�b�T�[�W�A�I���ÂȂǗl�X�Ȏ��Â��Ă����Ă��܂��B�������c�w�ǂ�Ȏ��Â��Ă���蕔�ʂɌ����Ă��銴�������Ȃ������B�x�Ƃ̂��Ƃł����B
�܂��A���̍��X����̓G�R�[�K�C�h���ł̐����H���������ɂ��ؖ������[�X�����T1��A1�N�Ԃɓn��Ă����Ă��܂����A���̎�@�ɂ���Ă��Ǐ�͉��P���Ȃ����������ł��B
���܂ł̂ǂ̂悤�Ȏ��Ö@�ʼn��P���݂��Ȃ������̂́A�Ҋ߁E���\���̈�̉��[���Ɍ������������ȃ^�C�v�ł��������߂ł��B����5���E150�����~�����P�������I���g�p���邱�ƂŁA���߂č��{�I�Ȗ�蕔�ʂɃA�v���[�`���\�ƂȂ�܂����B
 �{�[���y���̏�̂Q�{�������T���E150�����~�����P�������I�ł��B
�{�[���y���̏�̂Q�{�������T���E150�����~�����P�������I�ł��B�T���̏���I��3���E90�����A���̏オ1��6���E50�������I�ɂȂ�܂��B
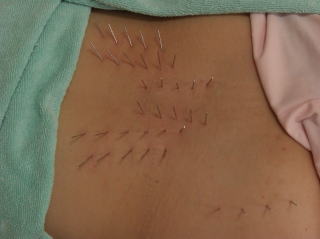
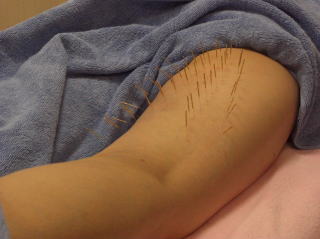
 ���̂悤�Ȏh�������ŁA�Ҋߗ��ʐ[���ɃA�v���[�`���܂��B
���̂悤�Ȏh�������ŁA�Ҋߗ��ʐ[���ɃA�v���[�`���܂��B150�����Ƃ������I���K�v�ɂȂ�̂́A���̂悤�ȓ���ȕ��ʂł��邽�߂ł��B
�P�����̑������I�ł�����g�D�̍d���ɕ����Ȃ����߁A�ړI�̕��ʂɊm�����I��B�����邱�Ƃ��o���܂��B
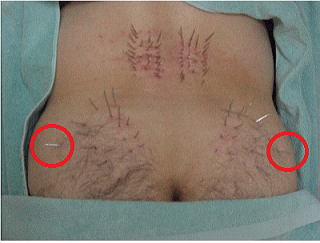 �\���̍ł��O���̌�����̂�����150�����~�����P�������I�ł��B�Ҋߎ��̖͂��̑��A���̐[���ɂ���肪���邽�߁A�����ɂ��R���E90�������I���g�p���A�S���łU�O�{�قǎg�p���Ă��܂��B
�\���̍ł��O���̌�����̂�����150�����~�����P�������I�ł��B�Ҋߎ��̖͂��̑��A���̐[���ɂ���肪���邽�߁A�����ɂ��R���E90�������I���g�p���A�S���łU�O�{�قǎg�p���Ă��܂��B�Ǐ�͂R�����قǂő傫�����P���A���݂͌��ɂP��قǂ̒���I�ȃ����e�i���X�ŁA�ǍD�ȏ�Ԃ��ێ��ł���悤�ɂȂ��Ă��܂��B���ƌҊ߂̏Ǐ傫�����P�������ƂŁA�O�肾�����z�m�����E�}���\���ւ̏o��������g�܂�Ă��܂��B

�ʂ��n�܂��Ĕ��N���o�߂��܂������A���͂���܂ł̓���I�Ȓɂ݂�Ⴢꂩ��������܂����B����܂ł́w���̂܂ܑς��Ȃ��琶���Ă��������Ȃ��B�x�Ɣ��Β��ߋC���ł�������A���͐l�������߂����悤�ȋC�����ł��B
���̗͑͂ɂ͎��M���������̂ŁA���̒ɂ��Ȃ�p���ł̔_��Ƃ��A�ɂ݂����đ����I��点�A��ŋx�߂悢�A�Ǝv���Ė��������Ă��܂����B�������A5�N���O�A���������E�ƂȂ�A����I�Ȓɂ݂�Ⴢ�ƂȂ��Ă��܂����̂ł��B
���́A���Ƃ����̒ɂ݂��甲���o�����ƁA���`�O�Ȃ͂������l�X�ȃ}�b�T�[�W�A�I���A�����H�������˂ɂ��ؖ������[�X�ȂǁA�ǂ��ƕ������͎̂��g��ł��܂����B�������A������x�̌��ʂ͏o�܂������A�V�`8���̒ɂ�Ⴢ�͑S���ς�邱�Ƃ�����܂���ł����B
���������É@�ł́A����܂ł��I���Ƃ͈���āA�ɂ݂ڎ��Â��Ă��������Ă��銴�������܂��B�g�p����Ă���j�����Ȃ蒷�����Ƃ���A����܂œ͂��Ȃ������[���������������葨���Ă��āA���Â̓x�ɒɂ݂̉��P���������܂����B���ꂪ�Ȃ�Ƃ����ꂵ�������ł��B
���݂́A�ȑO�Ɏ��������Ҋ߂��_��ɂȂ��������ŁA�S�����������Ƃ��Ă��܂��B
���������z�m�����}���\�����A���͖ڕW�ɂȂ��Ă��܂��B
�����s���̌Ҋ߂̒ɂ�
�y�[�W�g�b�v���炱�̍��ڂɎ���܂łɁA�ό`���Ҋߏǂ𒆐S�ɌҊ߂ɒɂ݂��N�����������̎����Ȃǂ�������Ă��܂����B�Ҋ߂ɒɂ݂��N���Ă���ꍇ�ɂ͂l�q�h�A�b�s�C�P���w�������Ȃǂ̉摜�����܂����ɕK�v�Ȃ��Ƃł��B
�������A�摜���������łȂ��A���t������������p�x���猟�������ɂ��ւ�炸�A�ɂ݂̌����������ł��Ȃ����Ƃ�����܂��B
���̂悤�ȏꍇ�ɂ́A�����\���A�Ҋߎ��ӂ̋ؓ��A�ؖ��A�x�тƂ�������g�D���@�\�s�S�������ɂȂ��Ă��鎖������܂��B��g�D�̋@�\�s�S�͉摜�����⌌�t�����łُ͈�𑨂��邱�Ƃ��o���܂���B
���Ȃ��̌Ҋ߂̒ɂ݂��A�������̕a�@�ł�����p�x���猟�������ɂ��ւ�炸�A�����������ł��Ă��Ȃ��悤�ł�����A�ؓ���ؖ��A�x�тȂǂ̓�g�D�̋@�\�s�S��������������܂���B
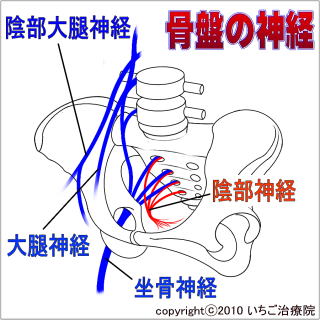 �a�@�ł̌����Ō����������ł��Ă��Ȃ��ꍇ�A�l������͍̂����\���̋ؓ����_�o���s��̂ǂ����ʼnߋْ����N�����A�_�o���h�����Ă��܂��Ă��邱�Ƃ��l�����܂��B
�a�@�ł̌����Ō����������ł��Ă��Ȃ��ꍇ�A�l������͍̂����\���̋ؓ����_�o���s��̂ǂ����ʼnߋْ����N�����A�_�o���h�����Ă��܂��Ă��邱�Ƃ��l�����܂��B�Ҋߎ��͂ɂ͍����番���A�A���_�o�����_�o�A�A����ڐ_�o�Ȃǂ����s���Ă��܂��B
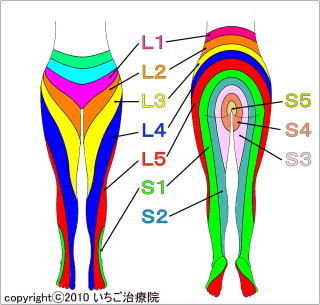 �����̐_�o�����s���[�g��ŋؓ��Ȃǂ���̖��C����ƁA�Ҋ߂ɒɂ݂��N���������ɂȂ邱�Ƃ�����܂��B
�����̐_�o�����s���[�g��ŋؓ��Ȃǂ���̖��C����ƁA�Ҋ߂ɒɂ݂��N���������ɂȂ邱�Ƃ�����܂��B�_�o�̑��s���ł͂Ȃ������̕����ŏ�Q����ƁA���̐_�o�̎x�z�̈�ɒɂ݂�Ⴢ�Ȃǂ̏Ǐ���܂��B
�y�\���̒ɂ��z�̃y�[�W�ō����\�����A�����郁�J�j�Y����������Ă��܂��B�_�C���N�g�ɌҊ߂̉�������Ă����ł͂���܂��A�ސ����߂̎Q�l�ɂȂ邩�Ǝv���܂��B
�܂��A���Ȃ���������̏ǏҊ߂̒ɂ݂����ł͂Ȃ��A�\���ɂ⍘�ɂƂ������Ǐ������悤�ł������y���ɏǏ璲�ׂ��z�̃y�[�W���������������B������T���ꏕ�ɂȂ邩������܂���B
�Ҋ߂̒ɂ� / ����
�Ҋ߂ɒɂ݂��N���������͕ό`���Ҋߏǂ���\�I�ł����A���ɂ���ڍ����A��ڍ������ׂ�ǁA�ߐ����E�}�`�A���^���߉��Ȃǂ������̌������l�����܂��B�܂��A���Ǖp�x�͍������̂ł͂���܂��A�z�킪�����ŌҊ߂ɒɂ݂��N���Ă��鎖������܂��B�����̎����̑����͉摜�f�f���u�Ȃǂł̌����Ŕ����\�Ȏ����ł��B
�Ҋ߂ɏǏ���Ă���Ƃ��ɂ́A�d�ĂȎ������B��Ă��邱�Ƃ�����܂��B�Ҋ߂ɖ�肪�N���Ă���Ƃ��Ƀt�@�[�X�g�`���C�X���ׂ��͕ۑ��Ö@�ł͂Ȃ��A�܂����`�O�Ȃʼn摜�f�f���邱�Ƃ������߂��܂��B
�I�����������É@�ւ̃A�N�Z�X / ��t���� / ��p�Ȃ�access & Info
���Ӓn�}
��133-0051�@�����s�]�ː��k����6-35-19
TEL.03-5876-8989


�A�N�Z�X���w����̓��ē�
�d�Ԃ̏ꍇ
�i�q�������E����w���k���P�T���@
���e�w��Ԃ������p���������B�������͒�Ԃ��܂���̂ŁA�����ӂ��������B
�����{���E��������w���k���R���@
�����ʂ܂��́A������Ԃ�����Ԃ��܂���B
�i�q����w / ��������w����́A�y�I�����������É@�܂ł̃��[�g�ē��z���������������B
�����ԏ�͂��p�ӂ��Ă���܂���B������ʋ@�ւ������p���������B
��t����
��\��̏�A���z�����������B
���j���`�y�j���܂Ŗ����{�p���Ă��܂��B
| ��t���� | �� | �� | �� | �� | �� | �� | �y |
|---|---|---|---|---|---|---|---|
| �ߌ�1:00�`20:00 | �� | �� | �� | �� | �� | �� | �� |
�����ʂȎ������ꍇ�̎��ԊO�̎�t�͌䑊�k���������B
��12��31���A1��1���������j�Փ����{�p���Ă���܂��B
��p�ɂ���
���������@�@�Q�O�O�O�~
���{�p��@�@�U�O�O�O�~
- ���߂Ă��z���̕��͎{�p��p�̑��A���������K�v�ɂȂ�܂��B
- �lj��̔�p�͈�ؕK�v����܂���B
- �{�p�̔�p�ɂ��܂��Ă͌����݂̂ł̂��x�����ɂȂ�܂��B�N���W�b�g�J�[�h�ł̌��ς͏o���܂���B
���{�p���̎ʐ^�œ����I���g���Ă�����̂�����܂����A�����I�ɂ͂����̓����I���g�킸�A�lj��̔�p���������Ȃ��`�ł̑Ή��Ƃ��Ă��܂��B
�I�����������É@
�����s�]�ː��k����U-�R�T-�P�X
�O�R-�T�W�V�U-�W�X�W�X